Вакцинация
Есть ли в истории вакцинопрофилактики доказательства её эффективности?
Конечно. Введение в практику всеобщей вакцинации привело, например, к:
1) Полной ликвидации:
- натуральной оспы во всем мире к 1978 году;
- краснухи и синдрома врожденной краснухи в Западном Полушарии и нескольких странах Европы;
- эпидемического паротита и краснухи в Финляндии к 1999 году.
2) Снижению заболеваемости:
- корью в Западном Полушарии с 250 000 до 1 754 случаев в год в 1990-2000 гг;
- полиомиелитом в мире с 350 000 случаев в 125 странах до 359 случаев всего в 3 странах (Пакистан, Афганистан и Нигерия) в 1988-2014 г.;
- дифтерией в России с 26,8 до 0,01 на 100 тыс.населения в 1994-2011 гг;
- столбняком в США с 0,4 до 0,02 на 100 тыс. населения в 1947-99 гг.;
- коклюшем в России с 48 000 до 4 678 случаев в год в 1994-2014 гг;
- туберкулезом среди детей 0-14 лет в России с 18,3 до 13,3 на 100 тыс. населения в 1999-2014 гг., а также 10-кратному сокращению доли тяжелого туберкулеза за более, чем 50-летний опыт вакцинации;
- гриппом в России с 2 000 000 до 12 836 случаев в год за 2001-2014 гг.
3) Сокращению случаев смерти:
- от столбняка матерей и новорожденных в мире с 800 000 до 180 000 в 1999-2005 гг.
- детей 1-59 месяцев от тяжёлой гемофильной инфекции в странах с ограниченными ресурсами с 371 000 до 203 000 в 2000-2008 гг.
И всё это — только малая доля исторических примеров успеха вакцинопрофилактики.
Известны и обратные исторические данные о вспышках инфекций при прекращении или резком снижении охвата вакцинации от них:
- 80 случаев паралитического полиомиелита в 1978-79 гг. в религиозной общине, отрицающей прививки, в Нидерландах. Оттуда заболевание было занесено в США (17 случаев) и Канаду (9 случаев). Повторная вспышка полиомиелита в Нидерландах в религиозной общине произошла в 1992-1993 гг.
- вспышка дифтерии в России в 1993-1994 гг. из-за недостаточного внимания к вакцинации с 1978 года.
- 100 000 случаев коклюша (часть — летальные) в 2012 году в Великобритании из-за массового отказа от вакцинации.
- Нидерланды, 1999 — 2000 гг.: 3250 случаев кори, из них — 650 тяжёлых, 5 энцефалитов и 3 смерти в сообществе ультра-консервативных протестантов, отвергающих вакцинацию.
- вспышка кори в Ирландии в 2000 году в результате снижения охвата вакцинацией с 79% до 60%: заболели 1500 детей, около 100 — тяжело, 3 — погибли. Ещё 2 детей, которым были трансплантированы почки, перенесли коревой энцефалит с тяжёлыми последствиями.
- вспышка кори в религиозной общине в штате Индиана (США) в 2005 году: 34 случая, 32 из которых были невакцинированы; из них 3 случая — с осложнениями и интенсивной терапией.
- эпидемия коклюша в Японии в 1975 — 1980 гг. после снижения охвата вакцинацией с 80% в 1974 до 10% в 1976 годах: заболело 13 000 детей с 41 летальным исходом.
- 60% детей младше 10 лет в Швеции в 1979 — 1996 гг. перенесли коклюш из-за прекращения вакцинации.
- массовые отказы от вакцинации в Нигерии привели к вспышкам кори (20 000 заболевших и 600 погибших в 2005 г.; в штате Борно в 2007 г тяжелой корью заболели около 400 и умерли 50 детей); дифтерии; полиомиелита (в 2009 году — 236 случаев).
Знайте: истории ничего не известно о безобидных детских болезнях. История пестрит огромным количеством смертей детей и младенцев из-за болезней, которых сегодня мы можем избежать путем вакцинопрофилактики. И история — лучшее доказательство эффективности вакцинации.
До создания Расширенной программы иммунизации, активно начавшей реализацию в 1977 году, по подсчётам ВОЗ из 90 млн.детей, ежегодно рождавшихся в развивающихся странах, 5 млн. погибали от кори, дифтерии, коклюша, столбняка, туберкулеза и полиомиелита. Такое же количество детей ежегодно становилось инвалидами вследствие тяжёлого течения этих болезней с осложнениями. При отсутствии вакцинации корью переболевали практически все дети до 3-х лет, и ежегодно от этой инфекции погибало примерно 2,5 млн. детей в возрасте до 2-х лет. От столбняка новорожденных погибало ежегодно около 1 млн. детей. Число летальных исходов при коклюше колебалось от 0,5 до 1 млн., тогда как от дифтерии и туберкулеза среди детей в возрасте до 5 лет ежегодно погибали 50-60 и 30 тыс. соответственно.
Кому выгодна вакцинация?
- Прививаемые лица и их семьи: прививки защищают людей от вакциноуправляемых инфекций, в частности от их тяжёлого течения.
- Государство. «Экономическая эффективность вакцинопрофилактики» — это положительный вклад от практического проведения иммунизации, выраженный в денежных единицах. Иммунопрофилактика — весьма затратное мероприятие, требующее значительных государственных материальных ресурсов. Особенно тяжким бременем эти затраты ложатся на плечи стран с ограниченными материальными ресурсами, что и является основной причиной недостаточного охвата вакцинацией, в частности, в Африке и Латинской Америке. Однако ущерб от заболеваний людей болезнями, которые могут быть предотвращены иммунизацией, в десятки раз выше. Это и определяет высокую экономическую эффективность вакцинопрофилактики. Примером является кампания по ликвидации натуральной оспы, на которую было затрачено 313 млн долларов США, а величина предотвращенного ущерба ежегодно составляет 1–2 млрд долларов США.
- Общество в целом и его отдельные составные части. Здесь актуально понятие «Социальной эффективности вакцинопрофилактики», означающее степень снижения социальной значимости болезни в результате проведения вакцинопрофилактики. Социальная значимость инфекционного заболевания — это совокупность отрицательных сдвигов в состоянии здоровья населения, общественной жизни и народного хозяйства вследствие распространения этого заболевания. Социальная эффективность оценивается по влиянию на смертность населения и рождаемость, инвалидизацию населения, улучшение здоровья, продление жизни и другие показатели. Примером социальной эффективности иммунопрофилактики является увеличение в среднем на 25 лет продолжительности жизни людей в развитых странах в ХХ в.
Что такое иммунитет?
Основная мишень вакцинации — это активное формирование в организме человека иммунитета против возбудителя или его токсина.
Иммунитет — это особое биологическое свойство многоклеточных организмов, направленное на защиту от генетически чужеродных факторов: микроорганизмов (бактерий, вирусов, простейших, грибов), инородных молекул и др. Иммунитет также обеспечивает невосприимчивость организма к инфекции при повторной встрече. Иммунную защиту обеспечивают два механизма: врождённый и адаптивный иммунитет.
Врождённый (естественный) иммунитет присущ каждому с рождения, закреплён генетически, и выражается в способности противостоять любому микробу без «индивидуального подхода» к каждому конкретному возбудителю. Он включает покровные ткани организма, сосудистые реакции, иммунные клетки—фагоциты и химические вещества организма, работающие на обезвреживание чужеродных микроорганизмов. Врождённый иммунитет срабатывает в первые часы после контакта с чужеродным агентом. Рецепторы врождённого иммунитета позволяют «считывать» информацию о том, чем отличаются микроорганизмы от собственных клеток. В большинстве случаев этого иммунного механизма бывает достаточно для предотвращения болезни. Однако, при необходимости включается вторая линия защиты организма — адаптивный (приобретённый) иммунитет. Он является специфическим, т.е. работающим против конкретного возбудителя. Клетки, обеспечивающие этот вид иммунитета, называются лимфоциты. Уникальное и отличительное свойство лимфоцитов — способность распознавать почти неограниченное (1018) разнообразие антигенов (чужеродных объектов) и вырабатывать против каждого из них специфические белки — антитела. Адаптивный иммунитет формируется в течение жизни человека по мере встречи с микроорганизмами.
Пассивно приобретённый иммунитет — состояние невосприимчивости к инфекции в результате поступления в организм уже готовых антител от матери или в результате инъекции (сам организм эти антитела не вырабатывает).
Активно приобретённый иммунитет — состояние невосприимчивости к инфекции после перенесённого инфекционного заболевания или после вакцинации, т.е. сам организм вырабатывает антитела против этого возбудителя.
Что происходит в организме при постановки вакцины?
Во время заболевания в организм попадают живые микроорганизмы, ряд которых производит опасные для организма токсины, а при вакцинации человеку вводятся ослабленные или убитые возбудители различных инфекций либо безопасные частицы их токсинов или их самих. В ответ на попавшую в организм инфекцию или на введение вакцины в течение определенного времени (от 4 дней до 6 недель) в организме происходит иммунный ответ — выработка антител против этих инфекций (гуморальный иммунитет), а также образование клеток памяти, несущих в себе информацию о них (клеточный иммунитет). При достижении и поддержании достаточного уровня антител (с этой целью часто делается несколько прививок и проводятся ревакцинации) человек становится «вооружённым» против данной болезни, а в случае снижения их количества клетки памяти быстро активизируются против возбудителя и уничтожают его, если он снова попадает в организм.
Если с возбудителем заболевания встречается человек, иммунная система которого не знакома с ним, он заболевает, потому что на выработку защитного уровня антител нужно время. У вакцинированного человека уже имеются антитела, которые справляются с агрессией возбудителя, и человек этот либо не заболевает, либо заболевает в лёгкой форме.
Однако важно понимать и помнить, что процесс иммунного ответа на вакцинацию может быть для привитого несколько неприятным: могут появиться местные реакции (отек, покраснение, болезненность в месте введения вакцины), общие реакции (слабость, температура и т.п.). Количество, частота и выраженность этих реакций обусловливают реактогенность вакцин. Но послепрививочные реакции являются состоянием намного более лёгким, чем сами заболевания, от которых прививают.
Перед родителями стоит выбор: обеспечить ребёнку «искусственную» защиту от опасных инфекций или позволить ему рискнуть своей жизнью и получить иммунитет естественным путём.
Почему так много прививок делается детям в первые годы жизни?
Помните: для младенца большинство вакциноуправляемых инфекций — смертельно!
Во всем мире, инфекционные заболевания вызывают смерть > 2 млн новорожденных и грудных детей младше 6 месяцев.
Детей активно вакцинируют в столь раннем возрасте именно потому, что они наиболее уязвимы для некоторых заболеваний, которые именно для малышей являются смертельно опасными.
Иммунитет новорожденного к некоторым болезням, обусловлен получением антител от матери. Материнские антитела переносятся к плоду через плаценту уже в последнем триместре беременности. Однако этот иммунитет кратковременный и недостаточный для предотвращения заболевания, в течение 6-8 мес. жизни антитела постепенно исчезают из крови ребенка. Благодаря материнским антителам новорожденный невосприимчив к дифтерии, краснухе и кори, которые исключительно редки до 6 месяцев жизни. Эти антитела так же препятствуют вакцинации живыми вирусными вакцинами из-за нейтрализации вакцинного вируса. Это явление было учтено при разработке календаря прививок, и введение таких вакцин проводится не ранее, чем в возрасте 12 мес. Большинство детей не имеют достаточного иммунитета к дифтерии, коклюшу, полиомиелиту, столбняку, гепатиту B, гемофильной инфекции. Если ребенок не привит и подвергается болезни, организм его не достаточно силён для борьбы. Поэтому очень важно, что чем позже начата вакцинация, тем позже сформируется достаточный иммунный ответ, и тем дольше будет период, когда ребенок восприимчив к инфекции.
Но ведь у младенца иммунная система еще не зрелая. Не может ли вакцинация (да еще и такая насыщенная) ей навредить или быть просто неэффективной?
Иммунная система плода и новорожденного долго считалась «слабой». Это убеждение основывалось на том наблюдении, что инфекционные болезни у детей встречаются чаще и протекают тяжелее, чем у взрослых.
Однако исследования, проведенные в 1980-х годах, показали, что иммунные клетки развиваются в организме плода уже на 4 неделе его существования, а зрелые Т- и В-лимфоциты плода определяются к концу первого триместра беременности. Кроме того способность плода к иммунному ответу сохраняется на всем протяжении беременности.
Особо отмечено, что иммунная система плода не является принципиально незрелой, но отличается характером иммунного ответа, от такового у взрослых. Если иммунитет взрослого прежде всего борется с внутриклеточными микроорганизмами (такими как вирусы или хламидии, например), то система врожденного иммунитета плода в большей степени активна против внеклеточных бактерий и грибков, которые опасны для новорождённого, попавшего из утробы матери во внешнюю агрессивную среду.
Лучшим доказательством наличия вполне состоятельного иммунитета у младенцев является тот факт, что человечество до сих пор не вымерло.
Иммунная система младенца более чем готова реагировать на то очень небольшое количество ослабленных и погибших микробов или их частиц, которое есть в вакцинах. С момента рождения, дети подвергаются атакам тысяч микроорганизмов в окружающей среде и их иммуннитет способен легко ответить на них.
Кроме того, при естественном контакте с возбудителем иммунной системе ребенка часто приходится реагировать на большее количество чужеродных белков, чем при вакцинации. Например, в случае естественного заболевания гепатитом В иммунная система ребенка будет вырабатывать антитела против 4 белков вируса, при вакцинации же организму придется формировать антитела только против одного белка, благодаря чему будет достигнута эффективная защита против заболевания.
Исследования показали, что откладывание вакцинации на несколько месяцев сопровождается большей частотой сопутствующих случайно присоединяющихся инфекций у детей старше 6 месяцев и не улучшает их развитие по сравнению со своевременно привитыми. Это свидетельствует в пользу того, что вакцинация не ослабляет иммунные механизмы, а, напротив, повышает неспецифическую защиту организма.
Зачем делать прививку от гепатита В в роддоме? Стоит ли её откладывать, если у матери нет гепатита В?
Вирус гепатита В уничтожает печень того, кого он поразил. Причем печень младенца он уничтожает десятикратно быстрее, чем печень взрослого человека.
Полагаться на результаты тестирования беременных на вирус гепатита В и прививать только детей от матерей-носителей ненадежно: проведённые в России исследования показали, что с помощью рутинного теста не было выявлено около 40% носителей (в масштабах страны это 8-10 тысяч детей) — и это при очень высоком качестве обследования (всего 0,5% ошибок). Тем более, что рутинная проверка на носительство вируса производится 3 раза, но женщина не застрахована от заражения после последней из них (например, при лечении у стоматолога). А именно прививка, сделанная в первый день жизни ребенка, обладает профилактическим действием при передаче вируса от матери малышу.
В роддоме через 3-4 дня после гепатита В делают еще и БЦЖ — эти 2 прививки не влияют друг на друга негативно?
Взаимовлияние вакцин БЦЖ и от вирусного гепатита В, вводимых в периоде новорожденности, не подтвердилось в исследованиях ни по размерам реакции Манту, ни по размерам поствакцинального рубчика на месте введения БЦЖ, ни по уровню антител к вирусу гепатита В, ни по числу осложнений.
Почему вакцины бывают монокомпонентными и комбинированными?
Современный Национальный календарь прививок подразумевает введение в один день большого количества инфекционных агентов. Производители вакцин разрабатывают комбинированные (ассоциированные) вакцины (см. приложение № 1), содержащие 2 и более инфекционных частиц, вводимых в 1 день по схемам календаря прививок с целью сокращения числа инъекций, возможности постепенного расширения календаря вакцинации, уменьшения финансовых затрат медицинских учреждений, связанных с поставкой, хранением и документальным сопровождением вакцин.
Кроме того, путём комбинирования антигенов достигается уменьшение количества вспомогательных веществ посредством того, что за 1 инъекцию, содержащую антигены, например, от 6 болезней вводится консервантов и прочих сопутствующих веществ меньше, чем, если эти 6 инфекций разбить на несколько уколов. А это, в свою очередь, уменьшает частоту аллергических реакций.
Монокомпонентные же вакцины (см. приложение № 2) предназначены для формирования иммунитета против одной инфекции. Они позволяют соблюдать схемы иммунизации (см. приложение № 3), при которых нет совпадения нескольких прививок в 1 день (например, 1 и 2 вакцинации от гепатита В), проводить так называемую «навёрстывающую» вакцинацию при различных нарушениях схемы Национального календаря прививок (например, при медотводах или нежелании родителей прививать ребенка «сразу от всего»), построить индивидуальный календарь прививок (например, при наличии противопоказаний к какому-либо компоненту или нескольким компонентам комбинированных вакцин), а также проводить вакцинацию по эпидпоказаниям (например, от гриппа или при эпидемии кори).
Почему часто разные вакцины необходимо вводить в один день?
Это предусмотрено прежде всего для того, чтобы как можно раньше защитить ребенка от максимально возможного числа инфекций. Кроме того, такой подход сокращает количество походов к врачу, а значит, и финансовые затраты, и возможность встретиться с какой-либо инфекцией, и любые неудобства, связанные с этим.
Если сегодня побояться сделать малышу 3 укола в 1 день во время прививок, то завтра ему может понадобиться уже бесконечно большое количество инъекций в реанимации, где он будет лечиться от осложнений вакциноуправляемой инфекции.
Почему нельзя объединить все прививаемые в один день инфекции в одном шприце и все равно иногда приходится делать 2-3 укола в 1 день?
Смешивать вакцины в одном шприце можно только в том случае, если это допустимо согласно инструкции. Сложность заключается в возможной химической несовместимости и иммунологических помехах. Объединение нескольких инфекционных агентов в одной вакцине с последующим лицензированием таковых — это трудоёмкий научный и производственный процесс, требующий больших финансовых и временных затрат. Этой работой занимается Всемирная Вакцинная Инициатива, поставившая себе цель создать комбинированную вакцину, которая могла бы защитить от 25-30 инфекций, вводилась бы однократно внутрь в самом раннем возрасте и не давала бы побочных явлений.
Есть ли вакцины, которые нельзя вводить в один день с другими?
С некоторыми исключениями, одновременное введение наиболее широко используемых живых и инактивированных вакцин дают иммунный ответ и побочные реакции аналогичные тем, которые наблюдаются при введении вакцин отдельно.
Все вакцины (кроме БЦЖ), применяемые в рамках Национального календаря прививок, положенные по возрасту, можно вводить одновременно разными шприцами в разные участки тела.
В случаях, если вакцины невозможно ввести в один день, их вводят с интервалом не менее 1 месяца согласно Национальному календарю прививок.
Исключения:
- Вакцину против туберкулеза (БЦЖ и БЦЖ-М) в России запрещено вводить с любыми другими вакцинами в один день. Интервал между введениями должен быть не меньше 1 месяца.
- Вакцину против жёлтой лихорадки допускается вводить одновременно с другими вакцинами только лицам старше 15 лет. Для детей младше 15 лет — только с интервалом в 2 месяца.
- Интервал между введением конъюгированной пневмококковой вакциной (Превенар 13 или Синфлорикс) и полисахаридной пневмококковой вакциной должен быть не менее 8 недель.
- Во время проведения лечебно-профилактической вакцинации против бешенства (т.е. по экстренным показаниям — после укуса или ослюнения раны), проведение вакцинации другими препаратами запрещается. После окончания вакцинации проведение прививок другими препаратами разрешено через 2 месяца. Сама же лечебно-профилактическая антирабическая вакцинация не имеет противопоказаний, а значит, начинается вне зависимости от проведённой недавно иммунопрофилактики, поскольку в этом случае существует угроза развития инфекции со 100%-ной летальностью, что перевешивает все остальные доводы. Профилактическую же вакцинацию против бешенства (т.е. в отсутствие экстренного случая) начинают не ранее, чем через 1 месяц после прививок от других инфекций.
Если по каким-то причинам увеличиваются или уменьшаются рекомендованные интервалы между прививками от одной и той же инфекции, вакцинация будет неэффективной и её надо начинать сначала?
Доказано, что увеличение интервалов между прививками одного типа не только не делает вакцинацию неэффективной, но и в некоторых случаях приводит к усилению иммунного ответа, т.е. уже сделанные прививки «не пропадают». Но при этом удлиняется срок возможной незащищённости или слабой защищённости ребёнка, поэтому пропущенную прививку следует сделать как можно скорее. Однако, есть одно исключение: согласно российским рекомендациям считается, что если при вакцинации от вирусного гепатита В после первой прививки прошло более, чем 3 месяца, вакцинацию необходимо начать заново (по рекомендации ВОЗ в такой ситуации вакцинацию заново не начинают).
Введение доз вакцин через меньший, чем рекомендуемый, интервал может снизить выработку антител и, следовательно, этого необходимо избегать. Это особенно важно для первичной иммунизации (т.е. курса вакцинации, происходящей до ревакцинации). У некоторых вакцин, таких как АДС, АС, может иметь место увеличение числа местных или общих реакций при частом их введении.
Для чего нужны и не опасны ли дополнительные вещества, входящие в состав вакцин?
Человек удивительно нелогичен: он не боится покупать ребенку игрушки сомнительного качества, кормить его сухариками, чипсами и газированной водой с полной таблицей Менделеева и водить гулять вдоль автомобильной трассы с выхлопными газами, но он паникует перед химическими веществами, входящими в жизненно необходимые для ребенка прививки, прошедшими несколько этапов исследования безопасности.
Помимо самих микроорганизмов, их частиц или анатоксинов в состав вакцин могут входить:
- Растворители — вещества, делающие вакцину жидкой и удобной для введения (стерильная вода, физиологический раствор, раствор, содержащий белок или другие составляющие).
- Стабилизаторы — вещества, предотвращающие распад инфекционного агента, либо возврат его болезнетворности.
- Адъюванты — вещества, улучшающие доставку антигенов к клеткам иммунной системы. Без них некоторые вакцины будут совершенно неэффективными.
- Консерванты — вещества, обеспечивающие стерильность вакцин. Они используются в основном в многодозовых вакцинах. Без консервантов-антисептиков вакцина, обсеменённая бактериями, может стать опасной для здоровья и жизни прививаемых.
- Неспецифические примеси — белки субстрата культивирования вакцинных вирусов или бактерий и следовое количество антибиотика.
Их добавление имеет в основе своей биологическое основание:
- дозы этих веществ в вакцинах не являются токсическими для организма;
- в организме работают системы, делающие эти токсические вещества нетоксичными и выводящие их из организма с мочой и калом;
- большинство из этих веществ являются привычными продуктами обмена веществ, знакомыми человеческому организму вне связи с вакцинацией.
Все вакцины в обязательном порядке проверяют на безвредность для человека: сначала лабораторно, потом на животных (если есть такая возможность) и далее — в клинических исследованиях среди разных возрастных групп людей.
Мой ребенок абсолютно домашний и редко контактирует с детьми. Зачем ему делать прививки?
Мы никогда не знаем заранее, как сложится жизнь, и как скоро беззащитный перед инфекциями «абсолютно домашний ребенок» окажется в коллективе под атакой разных микробов со всех сторон.
Во-первых, риск заразиться инфекционным заболеванием у малыша, даже самого домашнего, есть повсюду: в лифте, в магазине, на детской площадке, в поликлинике, от взрослого родителя или пришедшего в дом гостя, при врачебном патронаже, при неожиданно возникшей необходимости хирургического вмешательства или лечения у стоматолога, при травмировании, укусе соседской собачкой и т.д. Часто источником инфекции для малыша являются старшие дети в семье, посещающие образовательные учреждения — как привитые, так и непривитые. Микобактерии туберкулеза могут в обилии содержаться в пыли возле скамейки в парке, где до этого плюнул на землю больной туберкулёзом человек. И предусмотреть все эти моменты для сокращения риска болезни не возможно.
Во-вторых, вакцинация — это не только индивидуальная защита человека, но и действие во благо всего общества: именно высокий охват вакцинацией (до 92% и выше) предотвращает развитие эпидемий даже в случае завоза инфекции из неблагополучного по ней района. И именно поголовная вакцинация позволяет полностью ликвидировать болезнь в отдельном регионе или даже во всем мире, как это произошло с натуральной оспой и сейчас происходит с полиомиелитом.
Насколько вакцины против одной и той же инфекции взаимозаменямы?
Большинство вакцин, предназначенных для профилактики одной и той же инфекции, взаимозаменяемы. В том числе взаимозаменяемыми являются бесклеточные и цельноклеточные вакцины АКДС. Первичную серию вакцинации лучше проводить вакцинами одного и того же производителя, поскольку вакцины разных производителей могут содержать разные компоненты. Но если такой возможности нет, то можно использовать вакцину другого производителя. Также, если в связи с изменениями в схеме вакцинации удобнее ввести вакцину другого производителя, то это допустимо. Ревакцинацию можно производить любой вакциной от данного заболевания.
Если сначала сделаны прививки, а потом планируется проведение туберкулинодиагностики, с каким интервалом можно её делать?
В случаях, если по тем или иным причинам пробу Манту производят не до, а после проведения различных профилактических прививок, туберкулинодиагностика должна осуществляться не ранее, чем через 1 месяц после прививки.
Если вы привили своего ребенка, то знайте, что вы сделали все максимально возможное и зависящее от вас, чтобы защитить его от тех болезней, которые могут убить малыша или сделать инвалидом на всю жизнь.
ПРИЛОЖЕНИЕ № 1
Поливакцины (комбинированные, от нескольких инфекций), зарегистрированные и разрешённые к применению в РФ в 2015 году:
|
Название вакцины |
Страна-произво-дитель |
Профилактируемые заболевания |
Возраст, разрешенный для вакцинации |
|
«АДС» (анатоксин дифтерийно-столбнячный очищенный адсорби-рованный) |
Россия |
Дифтерия, столбняк |
дети с 3 мес (при невозможности введения АКДС) до 6 лет |
|
«АДС-М» = анатоксин дифтерийно-столбнячныйочищенный адсорбирован-ный c уменьшенным содержанием антигенов |
Россия |
Дифтерия, столбняк |
Дети старше 6 лет, подростки и взрослые |
|
«АКДС» = Вакцина против коклюша, дифтерии, столбняка адсорбирован-ная |
Россия |
Дифтерия, столбняк, Коклюш (цельноклеточная) |
дети с 3 мес* до 4 лет |
|
«АКДС-ГЕП В» = Вакцина против коклюша, дифтерии, столбняка и гепатита В адсорбирован-ная |
Россия |
Дифтерия, столбняк, коклюш (цельноклеточная), вирусный гепатит В |
дети с 3 мес* до 4 лет |
|
«Бубо Кок» |
Россия |
Дифтерия, столбняк, коклюш (цельноклеточная), вирусный гепатит В |
дети с 3 мес* до 4 лет |
|
«Бубо-М» |
Россия |
Дифтерия, столбняк, вирусный гепатит В |
Дети старше 6 лет, подростки и взрослые |
|
«Пентаксим» |
Франция |
Дифтерия, столбняк, коклюш (бесклеточная), полиомиелит, гемофильная инфекция |
Дети с 3 мес* до 5 лет с гемофил.ком-понентом, до 6 лет без гемофил.ком-понента |
|
«Инфанрикс» |
Бельгия |
Дифтерия, столбняк, коклюш (бесклеточная) |
Дети с 3 мес* до 7 лет |
|
«Инфанрикс Гекса» |
Бельгия |
Дифтерия, столбняк, коклюш (бесклеточная), полиомиелит, вирусный гепатит В, гемофильная инфекция |
Дети с 3 мес* до 3 лет |
|
«М-М-Р-II» |
Нидер-ланды |
корь, краснуха и эпидемический паротит |
Детям от 1 года**, подросткам и взрослым |
|
«Приорикс» |
Бельгия |
корь, краснуха и эпидемический паротит |
Детям от 1 года**, подросткам и взрослым |
|
Паротитно-коревая культуральная живая вакцина |
Россия |
Корь, эпидемический паротит |
Детям от 1 года**, подросткам и взрослым |
|
«Твинрикс» |
Бельгия |
Вирусные гепатиты А и В |
Всем возрастным категориям |
* - за рубежом все коклюшно-дифтерийно-столбнячные вацины разрешены с 2-х мес. Возможно, при наличии существенных показаний, в России также можно привить ребенка в 2 месяца, но решение будет приниматься вакцинальной комиссией.
** - по эпидпоказаниям вакцинацию можно проводить с 8-9 месяцев, но в таком случае после года всё равно рекомендуется провести полный курс вакцинации.
ПРИЛОЖЕНИЕ № 2
Моновакцины (против одной инфекции), зарегистрированные и разрешённые к применению в РФ в 2015 году:
|
Заболевание |
Названия вакцин (страна-производитель, некоторые особенности) |
Возраст, разрешенный для вакцинации, показание (календарь или эпидобстановка) |
|
Вирусный гепатит В |
«Эувакс В» (Корея), вакцина против гепатита В рекомбинантная (Россия), вакцина против гепатита В рекомбинантная дрожжевая (Россия) «Регевак В» (Россия), «Энджерикс В» (Россия), «Шанвак-В» (Индия), «Биовак-В» (Индия), «Эбербиовак НВ» (Куба). |
Всем возрастным группам (от рождения) по календарю и эпидпоказаниям |
|
Дифтерия |
анатоксин дифтерийный очищенный адсорбированный с уменьшенным содержанием антигена жидкий = АД-М (Россия) |
Детям от 7 лет, подросткам и взрослым по календарю и эпидпоказаниям |
|
Столбняк |
анатоксин столбнячный очищенный адсорбированный жидкий = АС (Россия) |
Детям от 3 мес (при невозможности введения АКДС или АДС), подросткам и взрослым по календарю и эпидпоказаниям |
|
Полио-миелит |
Живая: полиомиелитная пероральная 1, 2, 3 типов = ОПВ (Россия) |
Для детей от 3 мес (но безопаснее - после 2-х вакцинаций ИПВ), подростков и взрослых по календарю и эпидпоказаниям |
|
Инактивированные: «Имовакс Полио» (Франция), «Полиорикс» (бельгийский трейдинг в России). |
Для детей от 3 мес, подростков и взрослых по календарю и эпидпоказаниям |
|
|
Гемофильная инфекция |
Акт-ХИБ» (Франция), «Хиберикс» (Бельгия) |
Для детей от 6 недель до 5 лет по календарю, а также других возрастных категорий из групп риска |
|
Эпидемический паротит |
паротитная культуральная живая вакцина (Россия) |
Для детей от 1 года, подростков и взрослых по календарю и эпидпоказаниям |
|
Корь |
вакцина коревая культуральная живая (Россия) |
Для детей от 1 года*, подростков и взрослых по календарю и эпидпоказаниям |
|
Краснуха |
вакцина против краснухи живая (Россия), вакцина против краснухи живая аттенуированная (Россия) |
Для детей от 1 года, подростков и взрослых по календарю и эпидпоказаниям |
|
Туберкулез |
вакцина туберкулезная = БЦЖ (Россия) |
Для детей от рождения, а также 7 и 14 лет по календарю |
|
вакцина туберкулезная для щадящей первичной иммунизации = БЦЖ-М (Россия). |
Для первичной вакцинации детей от 0 лет по календарю |
|
|
Пневмококковая инфекция |
Неконъюгированная: «Пневмо-23» (Франция) |
Для детей от 2 до 5 лет, а также других возрастных категорий из групп риска |
|
Конъюгированные: «Превенар» (Австрия), «Превенар 13» (Россия, США), «Синфлорикс» (Россия). |
Для детей от 2 мес до 5 лет по календарю, а также других возрастных категорий из групп риска |
|
|
Грипп |
Живая ослабленная: «Ультравак» (Россия) |
Для детей от 3 лет, подростков и взрослых по календарю и эпидпоказаниям |
|
«Убитые» с цельной вирусной частицей: вакцина гриппозная инактивированная элюатно центрифужная жидкая (Россия), вакцина гриппозная инактивированная центрифужная жидкая (Россия), вакцина гриппозная хроматографическая инактивированная жидкая (Россия), «МикроФлю» (Россия) |
Для детей от 7 лет, подростков и взрослых по календарю и эпидпоказаниям |
|
|
«Убитые» вакцины с расщепленной вирусной частицей: «Бегривак» (Германия), «Ваксигрип» (Франция), «Флюарикс» (бельгийский трейдинг в России), «Грипповак» (Россия), «Флюваксин» (Россия) «Ультрикс»=«Грифор» (Россия) |
Для детей от 6 мес, подростков и взрослых по календарю и эпидпоказаниям Для лиц от 18 до 60 лет по календарю и эпидпоказаниям |
|
|
«Убитые» вакцины с отдельными белками вируса (субъединичные): «Агриппал S1» (Германия), , «Гриппол плюс» (Россия; с полиоксидонием и сниженным количеством антигена, без консерванта), «Инфлювак» (Нидерланды); «Инфлексал V» (Швейцария). «Совигрипп» (Россия) «Гриппол» (Россия; с полиоксидонием и сниженным количеством антигена), «Гриппол Нео» (Россия; с полиоксидонием и сниженным количеством антигена, не содержит куриный белок), |
Для детей от 6 мес, подростков и взрослых по календарю и эпидпоказаниям Для лиц от 18 до 60 лет по календарю и эпидпоказаниям Для лиц от 18 лет по календарю и эпидпоказаниям |
|
|
Грипп А/H1N1 (свиной) |
Субъединичные: «Пандефлю» (Россия), «МоноГриппол» (Россия; с полиоксидонием и сниженным количеством антигена), «МоноГриппол Плюс» (Россия; без консерванта), «МоноГриппол Нео» (Россия; не содержит куриный белок), Живая ослабленная: «Инфлювир» (Россия), |
Для лиц от 18 до 60 лет по эпидпоказаниям Для детей от 3 лет, подростков и взрослых по эпидпоказаниям Для лиц от 18 до 60 лет по эпидпоказаниям |
|
Птичий грипп |
«Ультрагривак» (Россия), «ОрнирФлю» (Россия) |
Для лиц от 18 до 60 лет по эпидпоказаниям |
|
Ветряная оспа |
«Варилрикс» (Бельгийский трейдинг в России), «Окавакс» (Япония). |
Для детей от 1 года, подростков и взрослых групп риска по тяжелому течению заболевания |
|
Менингококковая инфекция |
Против подтипа С: «Менюгейт» (Италия) Против подтипа А: вакцина менингококковая группы А полисахаридная (Россия), вакцина менингококковая группы А полисахаридная сухая (Россия), Против подтипов А,С, W, Y: «Менактра» (США) «Менцевакс ACWY» (бельгийский трейдинг в России) Против подтипов А и С: полисахаридная менингококковая вакцина А+С (Франция). |
Для детей от 2 мес, подростков и взрослых по эпидпоказаниям Для детей от 1 года, подростков и взрослых по эпидпоказаниям Для детей от 9 мес, подростков и взрослых до 55 лет по эпидпоказаниям Для детей от 2 лет, подростков и взрослых по эпидпоказаниям Для детей от 18 мес, подростков и взрослых по эпидпоказаниям |
|
Вирус папиломы человека |
Содержащая 4 антигена: «Гардасил» (Нидерланды) Содержащая 2 антигена: «Церварикс» (бельгийский трейдинг в России). |
Для лиц женского и мужского пола от 9 лет и старше (до начала половой жизни) Для лиц женского пола от 9 лет и старше (до начала половой жизни) |
|
Вирусный гепатит А |
«Альгавак М» (Россия), «Аваксим» (Франция), «Аваксим 80» (Франция), «Вакта» (Нидерланды, США), «ГЕП-А-ин-ВАК» (Россия), «Хаврикс 720» (Бельгия), «Хаврикс 1440» (Бельгия). |
Для детей от 1 года, подростков и взрослых из групп риска и по эпидпоказаниям |
|
Клещевой энцефалит |
вакцина клещевого энцефалита культуральная очищенная концентрированная инактивированная сухая (Россия), «Клещ-Э-вак» (Россия), «ЭнцеВир» (Россия) «ЭнцеВир Нео детский» (Россия) «ФСМЕ-Иммун» «ФСМЕ-Иммун Джуниор» (Австрия) «Энцепур детский» (Германия) |
Для детей от 3 лет, подростков и взрослых по эпидпоказаниям Для взрослых с 18 лет по эпидпоказаниям Для детей и подростков 3-17 лет по эпидпоказаниям Для подростков с 16 лет и взрослых по эпидпоказаниям Для детей и подростков 1-16 лет по эпидпоказаниям Для подростков с 12 лет и взрослых по эпидпокааниям Для детей 1-11 лет по эпидпоказаниям |
|
Ротавирусная инфекция |
«РотаТек» (США) |
1-ая вакцинация – для детей от 6 до 12 недель, вторая – до 32 недель. |
|
Бешенство |
вакцина антирабическая культуральная концентрированная очищенная инактивированная сухая (Россия), «Кокав» (Россия), «Рибивак-Внуково-32» (Россия), «Рабипур» (Германия). |
При профилактике после укуса или ослюнения ран – для всех возрастных групп, при профилактике до укуса или ослюнения ран – по эпидпоказаниям |
|
Дизентерия |
«Шигеллвак» (Россия) |
Для детей от 3 лет, подростков и взрослых по эпидпоказаниям |
|
Туляремия |
вакцина туляремийная живая (Россия), вакцина туляремийная живая сухая (Россия). |
Для детей от 7 лет, подростков и взрослых по эпидпоказаниям (от 14 лет – в очагах полевого типа) |
|
Бруцеллез |
вакцина бруцеллезная живая (Россия), вакцина бруцеллезная живая сухая (Россия) вакцина бруцеллезная инактивированная лечебная (Россия) |
Для взрослых от 18 лет по эпидпоказаниям Для детей от 3 лет, подростков и взрослых до 60 лет |
|
Сибирская язва |
вакцина сибиреязвенная живая (Россия) |
Для подростков от 14 лет и взрослых по эпидпоказаниям |
|
Лептоспироз |
вакцина лептоспирозная концентрированная инактивированная жидкая (Россия) |
Для детей от 7 лет, подростков и взрослых по эпидпоказаниям |
|
Кулихорадка |
вакцина Ку-лихорадки М-44 живая (Россия), вакцина Ку-лихорадки М-44 живая сухая (Россия) |
Для подростков от 14 лет и взрослых по эпидпоказаниям |
|
Жёлтая лихорадка |
вакцина жёлтой лихорадки живая сухая (Россия) |
Для детей от 9 мес, подростков и взрослых по эпидпоказаниям |
|
Холера |
вакцина холерная бивалентная химическая (Россия) |
Для детей от 2 лет, подростков и взрослых по эпидпоказаниям |
|
Брюшной тиф |
«Вианвак» = вакцина брюшнотифозная Ви-полисахаридная (Россия), «Тифивак» (Россия) |
Для детей от 3 лет, подростков и взрослых по эпидпоказаниям |
|
Чума |
вакцина чумная живая (Росссия) |
Для детей от 2 лет, подростков и взрослых по эпидпоказаниям |
ПРИЛОЖЕНИЕ № 3
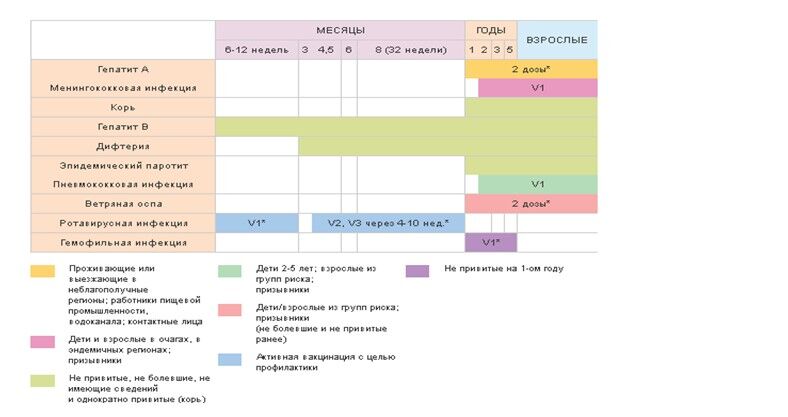
Условные обозначения:
V1,2,3 — порядковый номер вакцинации
RV — ревакцинация
ИПВ — инактивированная полиомиелитная вакцина
ОПВ — оральная полиомиелитная вакцина
АДС-м — анатоксин дифтерийно-столбнячный очищенный с уменьшенным содержанем антигенов
Кроме того, по эпидпоказаниям ставятся прививки от клещевого энцефалита (возможны с 1 года), бешенства (с рождения), дизентерии (с 3 лет), туляремии (с 7 лет), бруцеллеза (лечебная — с 3 лет), сибирской язвы (с 14 лет), лептоспироза (с 7 лет), ку-лихорадки (с 14 лет), жёлтой лихорадки (с 9 мес), холеры (с 2 лет), брюшного тифа (с 3 лет), чумы (с 2 лет). А также в России есть возможность активной иммунизации от вируса папилломы человека (вакцины «Гардасил» и «Церварикс»).